
Back Tuberkulose Afrikaans Tuberkulose ALS የሳንባ ነቀርሳ Amharic Tuberculosi AN क्षयरोग ANP سل Arabic سل ARZ যক্ষ্মা Assamese Tuberculosis AST टीबी AWA
| Lao | |
|---|---|
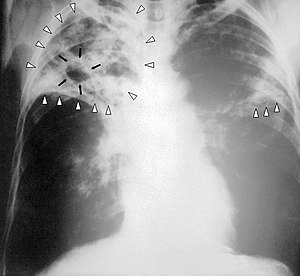 | |
| Ảnh X quang ngực của một bệnh nhân lao thể nặng: các mũi tên màu trắng chỉ nhiễm khuẩn ở cả hai phổi, các mũi tên màu đen chỉ sự hình thành của một khoang | |
| Chuyên khoa | Bệnh truyền nhiễm, phổi học |
| Triệu chứng | Ho dai dẳng, sốt, ho kèm dịch nhầy chứa máu, sụt cân[1] |
| Nguyên nhân | Mycobacterium tuberculosis[1] |
| Yếu tố nguy cơ | Hút thuốc, HIV/AIDS[1] |
| Phương pháp chẩn đoán | X quang ngực, nuôi cấy, xét nghiệm da tuberculin[1] |
| Chẩn đoán phân biệt | Viêm phổi, histoplasmosis, sarcoidosis, coccidioidomycosis[2] |
| Điều trị | Kháng sinh[1] |
| Tần suất | 25% dân số (lao tiềm ẩn)[3] |
| Patient UK | Lao |
Lao (Tiếng Anh: tuberculosis) là bệnh truyền nhiễm qua đường hô hấp thường do vi khuẩn Mycobacterium tuberculosis gây ra.[1] Bệnh chủ yếu tác động đến phổi nhưng cũng có thể đến những bộ phận khác của cơ thể.[1] Đa số trường hợp mắc lao không biểu hiện triệu chứng, gọi là lao tiềm ẩn.[1] Khoảng 10% ca lao tiềm ẩn tiến triển thành lao hoạt tính mà nếu không chữa trị sẽ khiến khoảng một nửa số bệnh nhân tử vong.[1] Triệu chứng điển hình của lao hoạt tính là ho dai dẳng kèm dịch nhầy chứa máu, sốt, đổ mồ hôi đêm, sụt cân.[1] Nếu các cơ quan khác bị nhiễm khuẩn thì triệu chứng sẽ đa dạng hơn.[4]
Lao lây truyền từ người sang người qua không khí khi người bệnh lao hoạt tính ho, khạc nhổ, nói, hay hắt hơi.[1][5] Người mang lao tiềm ẩn không làm bệnh lây lan.[1] Lao hoạt tính thường xảy ra hơn ở người hút thuốc và mắc HIV/AIDS.[1] Cách thức chẩn đoán lao hoạt tính là X quang ngực, cấy dịch cơ thể và khám nghiệm vi mô.[6] Xét nghiệm Mantoux hay xét nghiệm máu giúp chẩn đoán lao tiềm ẩn.[6]
Cách thức phòng bệnh bao gồm tầm soát đối với người nguy cơ cao, phát hiện và điều trị sớm, chủng ngừa bằng vắc-xin BCG (Bacillus Calmette-Guérin).[7][8][9] Người nguy cơ cao là người ở chung nhà, nơi làm việc, và tiếp xúc xã hội với bệnh nhân lao hoạt tính.[8] Chữa trị đòi hỏi sử dụng nhiều loại kháng sinh trong thời gian dài.[1] Tình trạng kháng kháng sinh đang ngày một trở nên đáng lo ngại với tỷ lệ lao đa kháng và lao siêu kháng tăng.[1]
Vào năm 2018 khoảng một phần tư dân số thế giới được cho là mắc lao tiềm ẩn.[3] Mỗi năm có thêm khoảng 1% dân số mắc bệnh.[10] Trong năm 2018 có hơn 10 triệu người bị lao hoạt tính trong đó 1,5 triệu người tử vong,[11] con số khiến lao là bệnh truyền nhiễm gây tử vong hàng đầu.[12] Căn bệnh xuất hiện chủ yếu ở Đông Nam Á (44%), châu Phi (24%), Tây Thái Bình Dương (18%) với hơn 50% ca được chẩn đoán ở tám quốc gia là Ấn Độ (27%), Trung Quốc (9%), Indonesia (8%), Philippines (6%), Pakistan (6%), Nigeria (4%), và Bangladesh (4%).[12] Số ca mắc mới mỗi năm đã giảm kể từ năm 2000.[1] Khoảng 80% dân số ở nhiều nước châu Á, châu Phi xét nghiệm tuberculin dương tính còn với người dân Hoa Kỳ chỉ là 5–10%.[13] Bệnh lao đã có ở người từ thời cổ đại.[14]
- ^ a b c d e f g h i j k l m n o p “Tuberculosis (TB)”. www.who.int (bằng tiếng Anh). Truy cập ngày 8 tháng 5 năm 2020.
- ^ Ferri FF (2010). Ferri's differential diagnosis: a practical guide to the differential diagnosis of symptoms, signs, and clinical disorders (ấn bản thứ 2). Philadelphia, PA: Elsevier/Mosby. tr. Chapter T. ISBN 978-0-323-07699-9.
- ^ a b “Tuberculosis (TB)”. World Health Organization (WHO). ngày 16 tháng 2 năm 2018. Truy cập ngày 15 tháng 9 năm 2018.
- ^ Adkinson NF, Bennett JE, Douglas RG, Mandell GL (2010). Mandell, Douglas, and Bennett's principles and practice of infectious diseases (ấn bản thứ 7). Philadelphia, PA: Churchill Livingstone/Elsevier. tr. Chapter 250. ISBN 978-0-443-06839-3.
- ^ “Basic TB Facts”. Centers for Disease Control and Prevention (CDC). ngày 13 tháng 3 năm 2012. Lưu trữ bản gốc ngày 6 tháng 2 năm 2016. Truy cập ngày 11 tháng 2 năm 2016.
- ^ a b Konstantinos A (2010). “Testing for tuberculosis”. Australian Prescriber. 33 (1): 12–18. doi:10.18773/austprescr.2010.005.
- ^ Hawn TR, Day TA, Scriba TJ, Hatherill M, Hanekom WA, Evans TG, và đồng nghiệp (tháng 12 năm 2014). “Tuberculosis vaccines and prevention of infection”. Microbiology and Molecular Biology Reviews. 78 (4): 650–71. doi:10.1128/MMBR.00021-14. PMC 4248657. PMID 25428938.
- ^ a b Organization, World Health (2008). Implementing the WHO Stop TB Strategy: a handbook for national TB control programmes. Geneva: World Health Organization (WHO). tr. 179. ISBN 978-92-4-154667-6.
- ^ Harris RE (2013). Epidemiology of chronic disease: global perspectives. Burlington, MA: Jones & Bartlett Learning. tr. 682. ISBN 978-0-7637-8047-0.
- ^ “Tuberculosis”. World Health Organization (WHO). 2002. Bản gốc lưu trữ ngày 17 tháng 6 năm 2013.
- ^ “Global Tuberculosis Report” (PDF). WHO. WHO. 2019. Truy cập ngày 24 tháng 3 năm 2020.
- ^ a b “Global tuberculosis report”. World Health Organization (WHO). Truy cập ngày 9 tháng 11 năm 2017.
- ^ Kumar V, Robbins SL (2007). Robbins Basic Pathology (ấn bản thứ 8). Philadelphia: Elsevier. ISBN 978-1-4160-2973-1. OCLC 69672074.
- ^ Lawn SD, Zumla AI (tháng 7 năm 2011). “Tuberculosis”. Lancet. 378 (9785): 57–72. doi:10.1016/S0140-6736(10)62173-3. PMID 21420161. S2CID 208791546.